20 Ago Microbiota intestinale: scopri cos’è e come l’alimentazione può influenzarlo
Microbiota intestinale: l’alleato invisibile tra immunità, cervello e nutrizione
Nel nostro intestino vive un universo microbico: batteri, virus, funghi e altri microrganismi costituiscono il MICROBIOTA INTESTINALE, una comunità abbondante e diversificata che coadiuva il sistema digerente nelle funzioni essenziali: digestione, regolazione del sistema immunitario e benessere neurologico.
Scopriamo insieme cos’è il microbiota e perché è cruciale, come interagisce con il cervello, e quali alimenti aiutano a mantenerlo in equilibrio.
Cos’è il microbiota intestinale?
Il microbiota intestinale comprende trilioni di microorganismi (batteri, virus, funghi e altre specie) che popolano tutto il tratto digestivo, dalla bocca all’ano.
Si stima che il microbioma umano sia composto da circa 3,8×1013 cellule, mentre le cellule del corpo umano sono 3×1013. Il peso dell’insieme di microorganismi può raggiungere anche i 2 kg. Il solo tratto intestinale può arrivare a ospitare oltre 160 specie differenti, con distribuzione e concentrazione che varia tra i vari tratti dell’intestino. I principali batteri presenti sono Firmicutes e Bacteroidetes, che insieme rappresentano circa il 90 % della popolazione microbica.
La flora intestinale si sviluppa dalla nascita e si modella nel tempo in base a fattori esterni: dieta, stile di vita, uso di farmaci (soprattutto antibiotici), stress, ecc.
Una comunità diversificata e ben strutturata è essenziale per la salute e importanti funzioni fisiologiche. Una riduzione del numero e della diversità, mentre una riduzione della diversità (disbiosi) si associa a obesità, diabete, malattie infiammatorie intestinali e altre condizioni croniche (Int J Mol Sci. 2022 Aug 24;23(17):9588).
Perché alcuni neonati non hanno bifidobatteri nell’intestino? Spiegazioni scientifiche e nuovi scenari
I bifidobatteri sono tra i principali batteri del microbiota intestinale nei primi mesi di vita, specialmente se il neonato è allattato al seno. Numerosi studi (Harmsen et al., 2000; Tannock et al., 2013) hanno dimostrato che questi microrganismi colonizzano precocemente l’intestino dei lattanti, favorendo lo sviluppo del sistema immunitario e la protezione dalle infezioni. Non tutti i neonati presentano bifidobatteri in quantità rilevante: alcuni hanno livelli molto bassi o addirittura assenti. Oscillazioni naturali delle popolazioni batteriche o differenze individuali nella capacità di utilizzare i substrati nutritivi presenti nel latte materno sono tra le ipotesi per l’alterazione della flora batterica.
Importante e fondamentale per l’intestino del neonato è il ruolo dell’allattamento al seno, principale promotore di una flora intestinale sana grazie agli oligosaccaridi del latte materno, capaci di nutrire selettivamente i bifidobatteri. Approfondiamo l’argomento nell’articolo dedicato all’allattamento e alle scelte nutrizionali della mamma (e in questo che comprende l’approccio integrato all’allattamento Approccio integrato all’allattamento: 6 strategie per il benessere di mamma e bambino | Centro Medico Integrato).
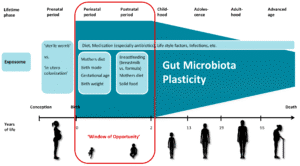
L’immagine mostra la capacità del microbiota di modificarsi: nei primi due anni è altissima e dipende da molti fattori esterni (dieta della mamma in gravidanza e post parto, modalità di parto, età della mamma, peso della mamma, allattamento e svezzamento); più si avanza con l’età meno è in grado di modificarsi. (foto da Human Gut Microbiota Plasticity throughout the Life Course Int. J. Environ. Res. Public Health 2023, 20(2), 1463)
Come il microbiota allena e potenzia le difese immunitarie
Il microbiota esercita una funzione fondamentale per il sistema immunitario. I metaboliti microbici, come gli acidi grassi a catena corta (SCFA), rafforzano la barriera intestinale e stimolano la produzione di citochine e anticorpi, promuovono tolleranza immunitaria e prevengono reazioni immunitarie eccessive (intolleranze e ipersensibilità). Inoltre, l’interazione tra microbiota e cellule del sistema immunitario mantiene l’omeostasi intestinale, contribuendo alla difesa contro i patogeni.
Asse intestino-cervello: come il microbiota influenza umore e mente
L’asse microbiota–intestino–cervello rappresenta una comunicazione bidirezionale fondata su segnali nervosi (nervo vago), composti microbici (es. SCFA, ormoni, neurotrasmettitori), e vie immunitarie. Questo dialogo influisce su umore, memoria, stress e stato infiammatorio.
I metaboliti microbici possono attraversare la barriera emato-encefalica, modulare la neuroinfiammazione, aprendo nuove prospettive per interventi nelle malattie neurodegenerative (Parkinson, Alzheimer, demenza senile) e neuropsichiatriche come ansia, depressione, ecc. (su questo tema c’è ancora molta ricerca in corso).
La dieta che aiuta il microbiota
A livello alimentare possiamo agire introducendo alimenti che favoriscano la crescita e il mantenimento del microbiota:
- Alimenti ricchi di fibre prebiotiche e fermentabili: cereali integrali, legumi, frutta (soprattutto la frutta estiva) e verdura favoriscono batteri benefici che producono SCFA, nutrienti fondamentali per la salute intestinale;
- Probiotici fermentati: yogurt, kefir, miso, bevande come la kombucha e altri alimenti fermentati;
- Polifenoli: composti bioattivi presenti in frutta (frutti di bosco, uva, mele), tè verde, cacao amaro, olio extravergine d’oliva, che agiscono come prebiotici mantenendo la salute della mucosa intestinale;
- Micronutrienti: i sali minerali che aiutano l’intestino
- Zinco: sostiene l’acidità gastrica, l’integrità della mucosa ed evita la permeabilità intestinale, presente in legumi (ceci, lenticchie), semi oleosi (zucca), noci, cereali integrali;
- Magnesio: rilassa i muscoli intestinali e aiuta la motilità (verdura a foglia verde, semi oleosi e frutta secca, legumi, cereali integrali, cioccolato fondente);
- Selenio: riduce l’infiammazione e supporta il microbiota (noci, patate, pesce azzurro, carne, semi oleosi);
- Vitamina D: modula l’immunità e riduce l’infiammazione intestinale;
- Vitamina A: rinforza la mucosa e l’equilibrio immunitario (carote, patate dolci, zucca, spinaci, fegato, uova, latticini)
- Vitamina C: antiossidante che favorisce il collagene e l’assorbimento nutrienti (agrumi, kiwi, fragole, peperoni, broccoli, cavoletti di Bruxelles);
- Vitamine del gruppo B: essenziali per la salute cellulare, la sintesi di neurotrasmettitori e il rinnovamento delle cellule intestinali.
- B1: cereali integrali, legumi, semi di girasole, maiale;
- B2: latte, yogurt, uova, mandorle, funghi;
- B3: pollo, tonno, tacchino, arachidi, cereali integrali;
- B6: banane, patate, salmone, ceci;
- B9 (acido folico): verdure a foglia verde, legumi, agrumi, avocado;
- B12: carne, pesce, uova, latte e derivati.
Stili di vita: sonno di qualità, gestione dello stress, attività fisica moderata e riduzione dell’esposizione a tossine ambientali favoriscono un microbiota sano.
L’alimentazione che non aiuta il microbiota
- Dieta Western / stile alimentare occidentale: caratterizzata da alto consumo di grassi saturi, zuccheri raffinati, carne rossa e prodotti trasformati, e povera di fibre, frutta, verdura e cereali integrali. Questo modello promuove disbiosi, riduce la diversità microbica, compromette la barriera intestinale e favorisce uno stato infiammatorio cronico e metabolico (The microbiome-driven impact of western diet in the development of noncommunicable chronic disorders);
- Studi specifici mostrano che il consumo di una dieta Western conduce alla scomparsa di batteri “buoni”, riduzione della diversità, e predominanza di enterotipi associati a malattia (come Bacteroides) (Adv Nutr. 2021 Jul 30;12(4):1239-1285; Agus, A. Sci Rep 6, 19032 2016);
- Una dieta ad alto contenuto di grassi ma povera di fibre aumenta la resistenza agli antibiotici, vulnerabilità a infezioni virali o batteriche (E. coli invasivi); a differenza di una dieta ricca di fibre e povera di grassi, che produce effetti opposti (Shen, Y, et al. npj Biofilms Microbiomes 11, 156 2025);
- Diete povere di fibre (non Western): compromettono la simbiosi tra microbiota e intestino, riducono la ricchezza e aumentano la suscettibilità a malattie croniche (Microorganisms. 2022 Dec 18;10(12):2507);
- Dieta chetogenica: la ridotta introduzione di fibre e minore produzione di acidi grassi a catena corta (SCFA), metaboliti fondamentali per nutrire le cellule intestinali e regolare il sistema immunitari, con riduzione di ceppi “buoni” come i Bifidobacterium, con possibili conseguenze negative sul lungo periodo. (Nutrients. 2019 Oct 7;11(10):2393).
Lo stress, attivando l’asse ipotalamo-ipofisi-surrene e aumentando il cortisolo, altera la motilità intestinale, induce permeabilità (leaky gut) e promuove cambiamenti microbici sfavorevoli, predisponendo alla disbiosi. Questo sarà il cuore del prossimo approfondimento: come contrastare stress e disbiosi con interventi mirati nutrizionali, comportamentali e clinici.
Conclusione e prospettiva
Il microbiota intestinale è un network invisibile ma fondamentale: supporta l’immunità, dialoga con il cervello e risponde alle nostre scelte alimentari. Coltivarlo con una dieta ricca di fibre, alimenti fermentati, micronutrienti e stili di vita sani è una strategia potente per il benessere integrato. Nel prossimo articolo scopriremo quali fattori di stress favoriscono la disbiosi destabilizzando questo equilibrio e quali strategie combinate possono ripristinarlo.




Nessun Commento